体外受精のリスク|ダウン症や流産の確率は?母体や胎児への影響について解説
2019/03/25
2020/12/11
今回は体外受精のリスクについてです。体外受精のリスクとして、母体へのリスクと生まれてくる子どもへの影響の2つに分けてまとめています。また、『体外受精まとめ|スケジュールや費用、成功率、リスクとは?』では体外受精全般のことについてまとめているので確認してみてください。
母体へのリスク
 体外受精では卵巣から卵子を採取して、パートナーの精子と受精させます。通常、薬剤や器械を挿入することになるので、自然妊娠では起こらないことも発生するリスクがあります。 まずは、体外受精で行われる「採卵」から「妊娠」までの流れの中で、母体へのさまざまなリスクを説明していきます。
体外受精では卵巣から卵子を採取して、パートナーの精子と受精させます。通常、薬剤や器械を挿入することになるので、自然妊娠では起こらないことも発生するリスクがあります。 まずは、体外受精で行われる「採卵」から「妊娠」までの流れの中で、母体へのさまざまなリスクを説明していきます。
卵巣過剰刺激症候群(OHSS)
卵巣過剰刺激症状群(OHSS)は、排卵誘発剤を使用することによって卵巣が肥大し、それに伴って引き起こされる症状のことです。
体外受精をするから発症するのではなく、卵巣が薬に対して過剰に反応することで起こる副作用です。 自覚症状がないことも多く、軽いもので腹部の膨満感や違和感などがあります。症状が進むと、卵巣が腫れてお腹や胸に水が溜まって腹痛や吐き気などが生じることもあります。
重症になると、急性腎不全や血栓症(脳梗塞、心筋梗塞)などの命にも関わる合併症のリスクが高まります。薬の使用後に体調の変化を感じたら、医師に相談することが大切です。
とはいえ、排卵誘発剤を使うほとんどの症例が、病院で卵巣の状態をチェックしながら使用することになるので、あまり心配はいりません。発症した時には、治療の継続は難しくなります。
体外受精をするためには、卵巣から卵子を取り出す必要があります。確実に採卵をするためには、内服薬や注射、点鼻薬などを使用して卵子の発育や排卵を促すことになります。 特に生殖補助医療では1個の卵子を採卵し、受精・妊娠しない場合に複数回採卵を行なう場合の身体への負担を考慮して、1度で複数個の卵子を採取することがあります。
1度での採卵数を増やすためには、薬の量も多く使用することにもなるため、より強く卵巣を刺激します。その場合もOHSSを発症するリスクが高まるので注意が必要です。
採卵時の痛みや出血、卵巣周辺臓器の損傷、感染
卵巣から卵子を取り出す「採卵」は、膣から細い針を挿入して卵巣まで到達させます。超音波を使用しながら処置をすることで、ほかの臓器を傷つけないように行います。
- <痛みや出血> 針を刺すことによる多少の不快感や痛みを感じますが、人によって痛みの感じ方はさまざまです。鎮痛剤や麻酔を使用することで予防的に緩和することができますよ。
- <臓器の損傷> 通常は針を刺した部分からわずかな出血を伴う程度ですが、血管を傷付けてしまったときには大量に出血することもあります。
まれに膀胱や腸など卵巣に近い臓器を傷ける可能性も否めません。出血が止まらない場合やほかの臓器を損傷した場合には、手術になることもあります。 - <感染> 処置によって体内に細菌が侵入すると、骨盤内に感染が起こることも考えられます。採卵後~2、3日で発熱や腹痛があれば感染の症状とも考えられます。 クリニックによっては、抗生剤の予防投与をすることもあります。
麻酔の副作用・合併症
採卵時の痛みを緩和する目的で行う「麻酔」に関して説明します。麻酔の方法は局所麻酔と静脈麻酔の2通りです。 <局所麻酔> 局所麻酔は採卵中の痛みは感じにくいのですが、針を刺して麻酔薬を注入する際の痛みが強いのが特徴。
処置中は意識もあり、すぐに帰宅することができます。 麻酔による副作用はアナフィラキシーショック以外にはほとんどないので、採卵数が少ない人におすすめです。
アナフィラキシーショックは、麻酔薬に対するアレルギー反応です。呼吸困難や血圧低下などを引き起こします。
1回でもアナフィラキシーショックを起こした薬剤は、2度と使用することができません。 <静脈麻酔(全身麻酔)> 静脈麻酔は点滴で麻酔薬を注入するので、意識がなくなり痛みを感じることはありません。
意識がなくなると長時間同じ姿勢になるので、しびれや身体の痛みを伴うことがあります。 採卵数が多いと針を刺す回数も複数回になるので、静脈麻酔を選択するケースが多いでしょう。
また、痛みに弱い人や不安が強い人も静脈麻酔を選択することがあります。 しかし、全身麻酔となると身体への負担も大きくなります。麻酔薬との相性で頭痛や吐き気などの気分不良を感じる人も。
麻酔がしっかりと覚めるまでは病院で過ごすことになります。 麻酔以外にも、鎮痛剤を使用することで痛みを軽くする方法がありますが、痛みを感じなくなるほどの効果はないでしょう。
流産
体外受精による妊娠だからといって、流産になりやすいということはありません。体外受精も自然妊娠も流産の確率は約20%です。 妊娠方法よりも、女性の年齢が高くなるにつれて流産の確率は高くなります。
子宮外妊娠(異所性妊娠)
子宮外妊娠の多くは、胚(受精卵)が卵管で着床してしまうものです。子宮以外の臓器では妊娠を継続することができないので、発見したら手術によって切除します。 体外受精を行った妊娠では、子宮外妊娠のリスクは約5%。それに対し、自然妊娠は約1%です。
2個同時に胚移植を行ったときに、子宮外妊娠をすることもあります。
多胎妊娠
多胎妊娠は母体への身体的負担が大きく、また早産や妊娠中の合併症を引き起こす可能性が高くなります。胎児の成長・発達にも影響を及ぼすかもしれません。
以前は体外受精など胚移植をする際に、複数個の胚を子宮に戻すことがありました。
しかし、胚を複数個移植することによって、多胎妊娠する確率が増えたことが分かったのです。 自然に発生する多胎妊娠は防ぎようがありませんが、現在は人工的に起こる多胎妊娠はできるだけ避けるべきだと考えられています。
日本だけではなく世界的なガイドラインでも、子宮に戻す胚は原則ひとつだけ。体外受精で多胎妊娠する確率は3%程度です。
さまざまな治療を行っても妊娠しにくく、年齢的に治療を続けることが難しいなど場合によっては2個までなら胚を移植することができます。 ただし、移植する数が1つであっても胚盤胞まで培養した胚を戻した場合には、自然妊娠よりも一卵性双生児を妊娠する確率が高いという研究結果も。
「出典:日本受精着床学会 生殖補助医療技術 ART って何? Q14.ARTの副作用を教えてください http://www.jsfi.jp/citizen/art-qa14.html 最終閲覧日 2019年2月25日」
「出典:厚生労働省 重篤副作用疾患別対応マニュアル 卵巣過剰刺激症候群 (OHSS) https://www.mhlw.go.jp/topics/2006/11/dl/tp1122-1r01.pdf 最終閲覧日 2019年2月25日」
生まれてくる子どもへの影響
 体外受精を行うことで胎児に遺伝子的な問題が起こるということはほとんど考えられていません。遺伝子に問題のある受精卵は、妊娠の継続が難しいので流産することが多いからです。
体外受精を行うことで胎児に遺伝子的な問題が起こるということはほとんど考えられていません。遺伝子に問題のある受精卵は、妊娠の継続が難しいので流産することが多いからです。
しかし、なぜそのように胎児に影響があると考えられてきたのかは、体外受精の特徴である多胎妊娠にあります。
また遺伝的な要因が子供に受け継がれる心配もありますよね。遺伝情報は染色体によって引き継がれていきます。 両親に染色体の異常があれば、性別によってはその特徴を引き継いでしまうことがあります。
不妊遺伝子の遺伝
不妊の原因が男性側の無精子症である場合、男性の遺伝子である染色体に異常があることが分かっています。
遺伝子は性別によって異なり、女性であればXX染色体、男性であればXY染色体をもっていて、それぞれに母親からX染色体、父親からY染色体を引き継ぎます。
体外受精によって生まれた子供が男子だと、父親のもつ無精子症のY染色体を受け継ぐことになるのです。
しかしながら、男性の無精子症は突然変異である可能性もあります。無精子症の男性でも、父親が必ずしも無精子症であるとは言えませんので注意しましょう。
先天異常
ダウン症
体外受精によってダウン症の子供を妊娠する確率が高くなるという科学的な根拠はありません。 体外受精とダウン症の関係性については、実際には、体外受精という妊娠する方法の問題ではなく、体外受精で妊娠している高い年齢層の問題があります。
自然妊娠の場合でも、母体年齢が高くなるほど、先天異常児の出産率が高くなるためです。
発達障害、自閉症
体外受精と自然妊娠の場合で、発達障害や自閉症児を妊娠する確率に違いがあるのか、さまざまな研究が行なわれています。 海外では体外受精で出産した方が、自然妊娠で出産した子どもより2倍も高い確率で自閉症の子どもが多かったという研究結果もあるようです。
しかし、現在はデータの数も少なく、科学的な根拠の解明はされていないので研究結果の信憑性は薄いです。
それよりも、両親の年齢や妊娠中の喫煙や栄養状態、アルコール摂取、また切迫流産や早産など、環境的な要因が影響している可能性が挙げられています。
「出典:日本受精着床学会 生殖補助医療技術 ART って何? Q14.ARTの副作用を教えてください 最終閲覧日 2019年2月25日」
「出典:J-stage 日本生物学的精神医学会誌 23巻 3号 特集2 生物学的精神医学におけるコホート研究の重要性 1.生殖補助医療と発達障害の関連 https://www.jstage.jst.go.jp/article/jsbpjjpp/23/3/23_201/_pdf 最終閲覧日 2019年2月25日」
「出典:京野アートクリニック高輪 生殖補助医療(体外受精・顕微授精)について 体外受精における安全性とリスク https://ivf-kyono.com/medical/art/ivf-safety-and-risk/ 最終閲覧日 2019年2月25日」
その他のリスクについて
妊娠率と分娩率
体外受精は自然妊娠と比較すると妊娠率や分娩率が低い傾向にありました。体外受精が技術的にもまだ妊娠率が低く複数個の胚を移植していたために、多胎妊娠による妊娠中の合併症や早産、低出生体重児など周産期の管理も大変だったからです。
1990年代以降、培養や移植に関する技術の進歩もあり、低かった妊娠率も上昇しましたが、2005年以降の体外受精による妊娠率は減少傾向にあります。
これは、母体年齢の高齢化による影響が要因と考えられています。 一方で、単胚移植のガイドラインができてからは多胎妊娠も減り、周産期リスクが低下したため、分娩率が上昇傾向にあります。
「出典:J-stage 杏林医会誌 47巻1号 85〜88 2016年3月 生殖補助医療の歩みとこれからの課題 https://www.jstage.jst.go.jp/article/kyorinmed/47/1/47_85/_pdf 最終閲覧日 2019年2月25日」








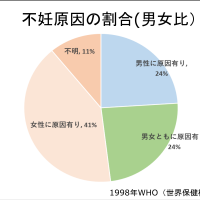


 }}
}} }}
}} }}
}} }}
}}