ゴールは妊娠。不安定な精液所見に囚われず、できる対策を|泌尿器と男性不妊のクリニック
2023/02/02
2023/03/08
大宮駅から徒歩2分にある「泌尿器と男性不妊のクリニック」。今回、泌尿器科医で生殖医療専門医である、寺井 一隆院長に、男性不妊の検査や手術、検査結果の捉え方など幅広くお話をお伺いしました。
泌尿器科医の挑戦
ー 寺井先生が泌尿器科医、生殖医療専門医を目指されたきっかけは何でしょうか。
私が高校生の時に父が腎癌のために手術を受けました。幸い手術にて癌を切除することができ、今でも健在です。当時は自分が医師になり泌尿器科に進むことになるとは思っていませんでしたが、今考えると泌尿器科を意識したのはこの頃だったかもしれません。
実際に大学で色々と学んでみると、泌尿器科では、腎臓、膀胱、前立腺、精巣に関しては内科的なことから、外科的なことまで、診断から治療まで全てを担当します。ですので、外来で診断し、手術を行い、術後も自分で診ることができます。このようなことに魅力を感じ、泌尿器科を選びました。
私は大学病院で働き始めたのですが、大学病院にはさまざまな疾患の患者さんが来院されます。その中で決して多くはありませんが、精子の状態に問題を抱えた方もいらっしゃいます。ただし、少ない症例数で十分な経験も積めず、正しい対応ができているのか不安になることも多くありました。また、当時は同じ医局内に男性不妊を専門にしているドクターもおりませんでした。
そこで、男性不妊を専門的に学ぶことができないか、当時の教授に相談したところ、国内留学という形で他の大学病院で学ぶ機会を与えていただくことができました。当時は決して人数が多い医局ではなかったのですが、私の希望を叶えてくれた教授や上司には本当に感謝しています。
 柔らかな雰囲気で落ち着いた待合室
柔らかな雰囲気で落ち着いた待合室患者様に分かりやすい説明をする場が多々あるからこそ、婦人科の知識は必須
ー 今現在、泌尿器科の生殖医療専門医は何人いるのですか
2022年4月時点では、72人です。大学病院で男性不妊のご相談にいらっしゃる患者様の場合は、婦人科の結果を持ってご相談にお越しになる方が殆どです。
奥様の不妊治療の経過や内容まで理解した上で、治療方針を話す必要があったり、分かりやすくお伝えしなければいけないケースが多いので、女性の不妊治療についての知識を持った上で、十分な症例経験がないと対応が難しくなってきます。特に今回不妊治療が保険適応となったことで、より多くの理解が必要となっています。そういった意味で、杉山産婦人科での経験は非常に良い経験だったと思います。
ー 貴院でも男性が受診されるタイミングとしては、奥様の結果が出た際にご相談されるケースが多いのですか?
他院で精液検査を受けてから受診されるケースもありますが、同じ建物内にある『おおのたウィメンズクリニック埼玉大宮』の院長である大野田晋先生は、不妊治療の方針を立てるために、はじめからしっかりと男性の検査を行っておくことで、より効率良く不妊治療を行うことができるとのお考えをお持ちです。
『おおのたウィメンズクリニック埼玉大宮』と当院は別々のクリニックではありますが、カルテの情報を共有することで、パートナーの状況を確認しながらスムーズに治療方針を立てることができます。また、別のクリニックであればこそ、女性は婦人科医、男性は泌尿器科医がそれぞれ専門的に最も良い治療を行うことができます。
 採精室から出ることなく、精子を検査室へと置けるようになっています
採精室から出ることなく、精子を検査室へと置けるようになっています精子のクオリティは数や運動率よりDNAの状態が大事
ー 貴院では一般的な精液検査に加えて、DFI検査やORP検査も行っていますよね。
はい。ご希望の方にはDFI検査、ORP検査を行っています。DFI(DNA Fragmentation Index)検査はDNAにダメージを受けた精子の割合を調べる検査で、ORP検査は精子のDNAダメージを増やす酸化ストレスの程度を測定する検査で、最近トピックとして取り上げられることが多い検査です。
いわゆる精子の数や運動率というのは、その都度変動してしまうため、それだけでの評価というよりは、精子のクオリティを見るという意味で、DNAの状態を評価した方が良いと思っています。
ー どのような方におすすめされる検査なのでしょうか?
例えば、精液所見があまり悪くないにもかかわらず、人工授精、体外受精を行ってもなかなか上手くいかない方や、精索静脈瘤(せいさくじょうみゃくりゅう)があるような方ですね。既に欧米の方ではDFIが高ければ、人工授精を飛ばして、体外受精を行うクリニックもあるようです。
ただし、WHOのラボマニュアルにおいても、DFI検査を行うことを強く「推奨」しているわけではありません。というのも、明確な基準値が設定されているわけではなく、測定する機器により値が変化してしまうなどの問題点もあるからです。今後この辺りのことが解決すれば、より広く行われる検査になるのではないでしょうか。
ー 精液検査の所見が悪い方に対してはどのように対応されているのでしょうか。
まず、男性不妊の検査ですが、精液検査の他に精巣超音波検査と精子を作るためのホルモン検査を行っています。この検査を行うことで、精子を作っている場所がどうなっているか、精子を作るためのホルモンが正常に分泌されているかを確認します。このことにより、なぜ精液検査の所見が悪いのかを考えます。
例えば、精子を作るためのホルモンが十分に分泌されていなければ、ホルモンの治療を行います。また、ホルモンの状態が問題なくても、精巣超音波で精索静脈瘤があれば、精索静脈瘤の手術をお勧めしますし、精索静脈瘤がなければ、サプリメントや漢方の治療をお勧めします。最初の段階で原因をはっきりさせることで、より効率的に精液所見を改善させることができます。
ー 精索静脈瘤の手術ですが、保険適用の手術と、寺井先生の手術は何が異なるのでしょうか。
当院では精索静脈瘤の手術を自費診療でおこなっています。手術用の顕微鏡を用いた「低位結紮術(ていいけっさつじゅつ)」という方法になります。逆流を起こしている静脈の血管を1本ずつ分けて、糸で結紮(しばること)し切断します。
大切な動脈とリンパ管は温存(残すこと)します。 当院で行われる手術は決して特別なものではありません。ただし、局所麻酔のみ、日帰りで安心して手術を受けていただくためには、十分な経験が必要となります。
保険での手術を希望される方は、私が非常勤講師をしている獨協医科大学埼玉医療センターを紹介させていただいています。ただし、手術は1泊2日の入院での手術になること、手術の予定が数ヶ月先になることなどが当院との違いになります。
精索静脈瘤、術後はDNAの状態が改善することが多い
ー 精索静脈瘤の手術を行うことで、精液の状態はどう変わるのでしょうか?
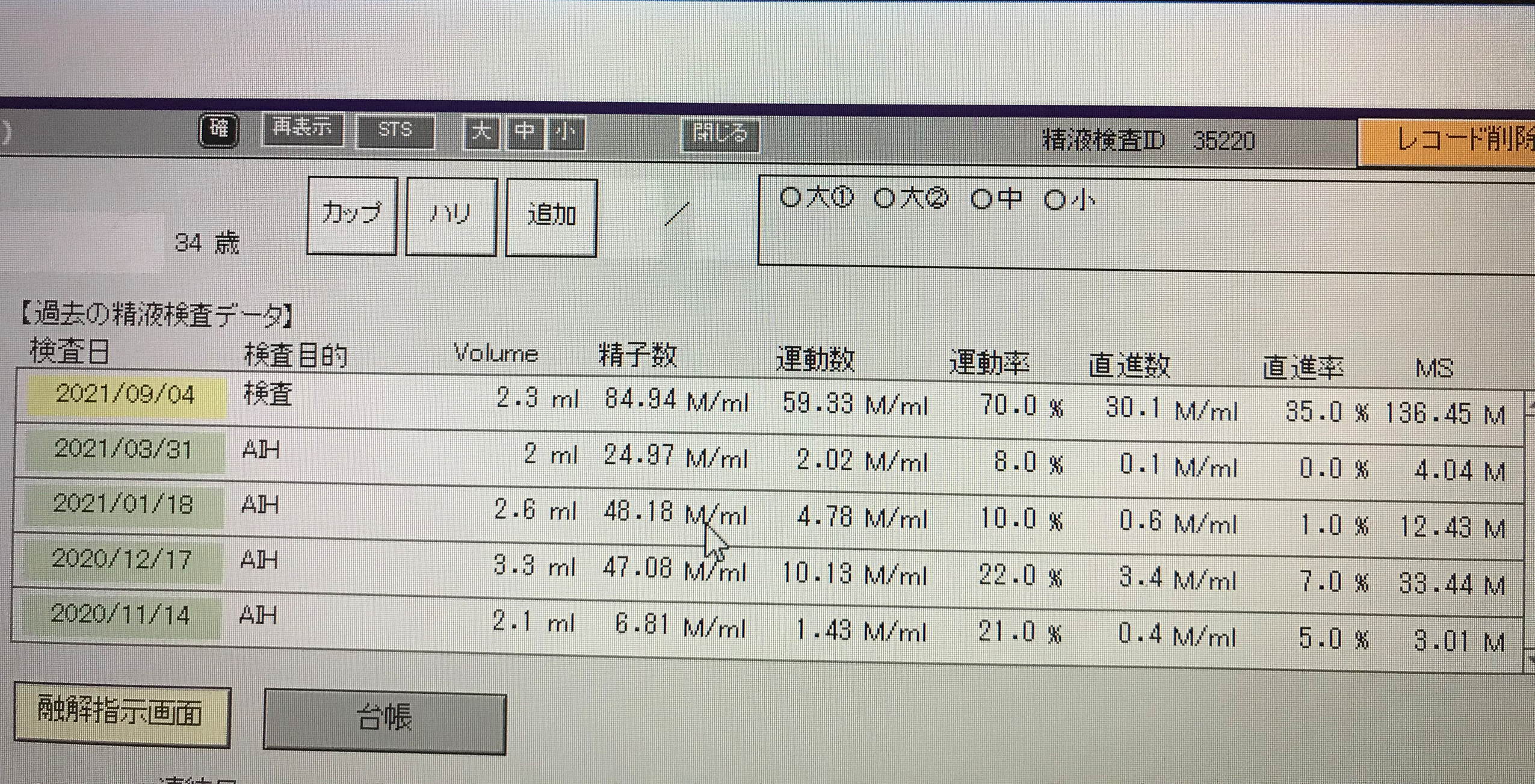
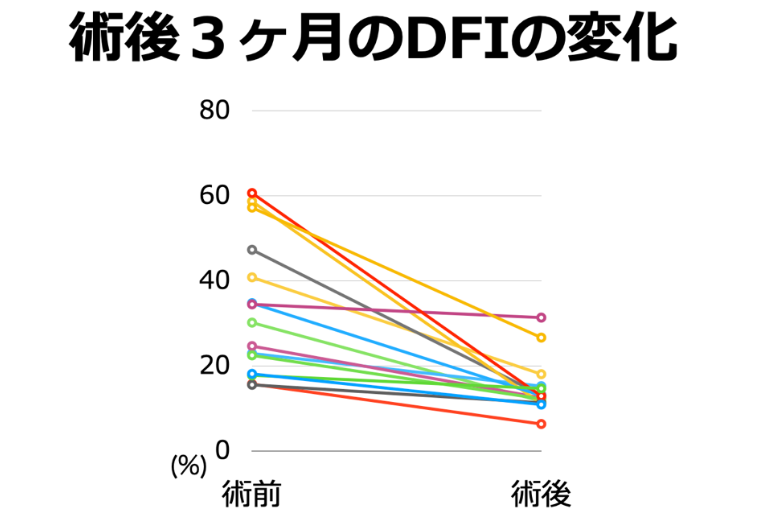
術後3ヶ月ほどで精子の数や運動率、D F Iが改善します。写真の表に示した患者さんは、人工授精を行なっても妊娠が得られず来院されました。診察の結果、精索静脈瘤を認め5月に手術を行いました。すると写真にあるように、9月の精液検査では精子の数や運動率が改善しています。 ただし、全員がこの方のように改善するとは限りません。
そもそも、精液検査では数や運動率は不安定で毎回同じ数字が出るとは限りません。ですので、手術前後で数や運動率の値を比較しても改善している方は6割〜7割です。ただし、DFIの値はより多くの方で改善していると報告されています。
ー 手術をすれば必ずしも、精液の状態が良くなるわけではない、ということですが、術後に精液所見が良くない人はどうしたら良いのでしょうか?
一般的に精子の濃度・運動率は、検査の都度変わるため、精子の評価のパラメーターは不安定と言えます。しかし、術後は、DNAの状態を調べてみると改善されている方が多くいらっしゃいます。このようなことから、手術前後の比較で体外受精や顕微授精での、胚盤胞到達率や妊娠率の増加、流産率の低下などが報告されていますので、奥様の治療を継続されることをおすすめしています。
術後に精子の数自体は減っているが、運動率が上がっていた方のケースで言えば、術前は奥様が20代で卵子に問題がなく、5個採卵して1つしか胚盤胞が出来ない、かつ、3CCというグレードだったのが、術後に11個採卵して9個は胚盤胞になり、グレード5の卵も出来ている、という例もありました。
つまり、いわゆる精子の数や運動率だけのパラメーターで精子を評価するのは、よろしくないと言えます。そのため、術後の数や運動率だけにとらわれなくて良いのではないか、というお話もさせていただいています。
また、サプリメントや、漢方薬などのおすすめをしながら、精子側から妊娠率を上昇させられることをしていきましょうというお話はよくさせていただいています。手術だけして、もうできることがありませんと言われている方にも、妊娠率を上げるために何かできることはないか一緒に考えています。
精索静脈瘤は左側にできることが殆ど

ー 精索静脈瘤は左側になるケースがほとんどだと聞きますが、理由はありますか。
はい。精巣は、もともと生まれる前はお腹の中にあります。精巣の血流は大動脈から直接精巣に送られ、精巣から心臓に戻っていく血液は、精巣静脈を通ります。右の精巣静脈は、下大静脈に流れていきますが、左の精巣静脈は、腎静脈にかえっていきます。このとき、直角に流れていくので、右に比べるとうっ血しやすく、血管の中の圧が上がりやすくなっています。
静脈は逆流をしないよう、弁が付いているのですが、圧が上がってくることで、中の弁が壊れてしまって逆流を起こすようになり、逆流してきた血液が流れ込むことで、血管が拡張して瘤(こぶ)のようになります。これが精索静脈瘤です。
世の中の男性の1~2割は生じるものなので、特別命に関わるものではないですが、男性不妊の方だけを集めてみると、明らかに割合が高く、第一子男性不妊の場合は35~44%、第二子男性不妊の場合は、45~81%を占めると言われています。このような状態の精子を調べてみると、精巣内の温度が2~3℃上昇していたり、精巣内が低酸素状態であったり、活性酸素が増えることで、精子の状態が悪くなっている、と言われています。
無精子症でも静脈瘤があれば手術?
ー 精索静脈瘤のあった患者様がTESEを行う、というケースはありますか?
造精機能障害が原因の無精子症である非閉塞性無精子症における精索静脈瘤の有病率は4.3-14.4%であると報告されています。数はそれほど多くありませんが、非閉塞性無精子症であっても静脈瘤手術をすることで射精により精子が出てきたという報告はあります。
ですので、無精子症の方で静脈瘤がある方では精索静脈瘤手術をおこない、射出精子が得られなければ、TESEを行うということはあります。 ただし、精子が出現する確率は約28%と報告されています。
ー 貴院はTESEも行っていますが、精子回収率はどのくらいになるのでしょうか。
当院ではまだ回収率を出せるほどの手術は行っていません。私自身の経験上で申し上げると、非閉塞性無精子症の方で3割弱くらいだと思います。
ー TESEがまったく出来ないケースはありますか。
例えば全身状態の問題として、血液をサラサラにする薬を飲んでいる、とか、重度の糖尿病の方であるとか、遺伝子異常の問題がもともとあって回収できない、といった方の場合は、TESEが出来ないということはあります。
ー TESEで回収された精子を他院に送ることはできますか。
今のところ同じ建物内にある『おおのたウィメンズクリニック埼玉大宮』で奥様が顕微授精をするケースがほとんどですが、別のクリニックへ搬送することも可能です。別のクリニックへの持ち運びにはドライジッパーという、液体窒素を充填させた重い容器の中に入れて配送していただくケースがあるのですが、当社では用意がないため、配送業者に依頼することになります。
ー 寺井先生から見て、最近の男性不妊で精子の所見でこういう傾向がある人が多いな、など何かありましたら、教えて下さい。
最近精子の所見で特別な傾向は見られません。男性不妊外来を受診する方の傾向としては、以前は奥様に言われて来たと言う方が多かったのですが、最近は自身で積極的に考えて来院される方も増えてきた印象です。
また、これは社会全体で言えることだと思いますが、喫煙されている方は以前に比べて明らかに減少しています。これは良い傾向だと思います。ただ、排卵日に性交渉がうまくできないなど、不妊外来における性機能障害の方の割合は増加傾向にあります。
もう一つ、近年のトピックですが、新型コロナウィルス感染による発熱後は精液所見が悪化します。解熱後3ヶ月経過すると元に戻る傾向がありますので、感染後に精液所見が悪化しても、3ヶ月後に再検査することをお勧めしています。
目先の情報にとらわれず、自分の精子や精巣の状態と向き合うことが先
ー 最後に患者様に対してメッセージをお願いします。
精子は精巣の中で作られ、精子の元になる細胞が精子になって射精されるまで約3ヶ月かかります。精子頭部には子供の体をつくるための設計図であるDNAがあり、性別を決めるための重要な情報を含んでいます。精子を作る工場である精巣がどのような状態にあるのかを知ることはとても重要です。
ネットを検索するとさまざまな情報が溢れ下着や食べ物についての質問をいただくことも多いのですが、精子だけでなく、自分の精巣がどんな状態なのか、超音波検査やホルモン検査を行いしっかりと把握しておくことが重要です。
精子は本当に大丈夫?
精液検査WHOの基準値は、1年以内に自然妊娠したカップルの男性の集団の精液検査をもとに決められています。2−7日間の禁欲期間の後射出された精子の液量や精子濃度、運動率をそれぞれ、数値順に並べ下位5%の値を不妊と不妊でない人のボーダーライン、基準値としています。次の表に下位5%、中央値、上位10%の人の値を示します。
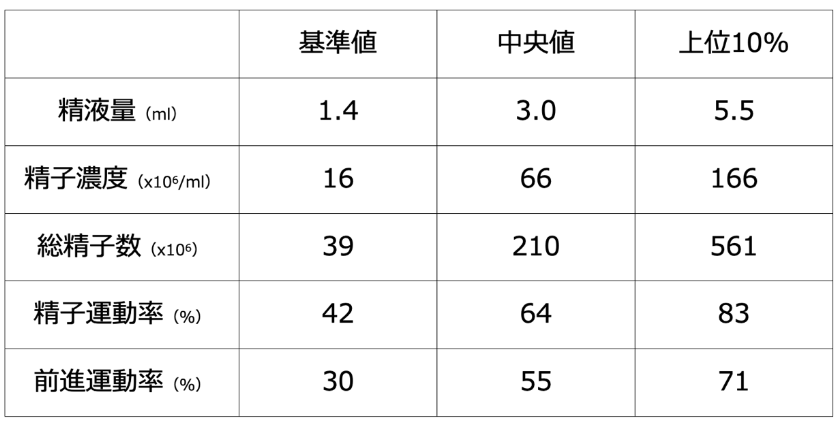
「基準値より良いから大丈夫」と言われて、安心してしまいがちですが、例えば、基準値の数字と、中央値の人の数値を比べてみると、結構な違いがあるんですよね。実は、一度だけ、この基準値を超えればそれで良いか、と言われると全然違います。男性の場合、1回良い、と言われてしまうと「もう俺は良いんだ」と思って「自分に不妊の原因があるわけではない」と思う人が多いのです。
精液検査というのは不安定で、また同じ結果が出るとは限りません。なかなか妊娠に至らないのであれば、再度検査を受けたり、妊娠率を上げるために何かできないか考える必要があります。
泌尿器と男性不妊のクリニック|院長のご紹介

泌尿器と男性不妊のクリニック
院長 寺井 一隆
2002年3月 順天堂大学医学部卒業
2002年5月 順天堂大学泌尿器科研修医
2010年3月 順天堂大学大学院卒業
2010年4月 順天堂大学泌尿器科助教
2013年4月 順天堂大学泌尿器科助教、外来医長
2015年7月 帝京大学泌尿器科講師、外来医長
2017年4月 獨協医科大学越谷病院リプロダクションセンター講師
2018年4月 杉山産婦人科新宿
獨協医科大学越谷病院リプロダクションセンター非常勤講師
2022年5月 泌尿器と男性不妊のクリニック
獨協医科大学越谷病院リプロダクションセンター非常勤講師
資格
日本泌尿器科学会(専門医、指導医)
日本生殖医学会(専門医、指導医)
がん治療認定医
学会
日本泌尿器科学会
日本生殖医学会
性機能学会
日本がん治療学会
日本アンドロロジー学会





 }}
}} }}
}} }}
}} }}
}}